A pancreatite crônica é uma patologia progressiva do pâncreas, de natureza inflamatória. Durante as exacerbações, podem aparecer dor no hipocôndrio, náuseas, vômitos, distensão abdominal e tom amarelado da pele. Na ausência de tratamento adequado, esta doença pode levar a complicações graves, incluindo a morte.
O que é pancreatite crônica?
A pancreatite crica uma doen inflamatia do pcreas de um longo curso, caracterizada por alteraes patolicas graduais na estrutura celular do corpo e no desenvolvimento de falha funcional.
Com a progressão da doença na glândula, a secreção de enzimas diminui, razão pela qual a circulação sanguínea do órgão se deteriora, os tecidos conjuntivos crescem, o que leva à formação de cicatrizes.
Geralmente esta doença ocorre com o uso prolongado de álcool. Nos homens, a patologia pode se desenvolver quando o álcool é consumido por um período de 15 anos, em mulheres é mais rápido em 10 a 12 anos.
Causas do desenvolvimento
O principal mecanismo do desenvolvimento da doença é aumentar a pressão nos ductos pancreáticos, a estagnação do suco gástrico. Isso provoca uma violação da estrutura dos dutos, por causa do qual as enzimas da glândula biliar começam a penetrar em seu próprio tecido, o que leva ao desenvolvimento do processo inflamatório. Esse processo pode levar cerca de 15 anos.
As principais razões para o desenvolvimento desta patologia incluem a presença de:
- colecistite, gastrite;
- úlceras estomacais;
- lesões infecciosas (por exemplo, hepatite viral, caxumba);
- dependência de álcool;
- doença aterosclerótica;
- parasitas (vermes).
Estágios do desenvolvimento da doença:
| Patologia de estágio | Descrição |
|---|---|
| Fácil | Durante este período, os primeiros sinais começam a atormentar, e a duração deste estágio pode durar de 2 a 3 anos. Na presença de fatores provocadores, a doença pode se desenvolver rapidamente. Cerca de 1-2 exacerbações podem ser observadas por ano. |
| Média | Nesta fase, sintomas de insuficiência endócrina aparecem. Durante este período, os pacientes comem pouco, constantemente se queixam de dor abdominal. Há um ano de até quatro exacerbações e elas ocorrem de forma mais grave. Há uma diminuição no peso corporal. |
| Heavy | Nesta fase, há ataques regulares e duradouros com sintomas intensos e pronunciados. O peso diminui, a diarréia pode começar. Além disso, complicações como diabetes mellitus ou estenose intestinal podem ocorrer. |
Sintomas da doença
Muitas vezes, as mudanças iniciais nos tecidos são quase assintomáticas ou são leves. Mas, no caso das primeiras exacerbações, pode-se dizer que os distúrbios patológicos já são bastante impressionantes.
As principais características desta doença incluem:
 Síndrome de dor de intensidade diferente. Na maioria das vezes, a dor é localizada no hipocôndrio esquerdo.
Síndrome de dor de intensidade diferente. Na maioria das vezes, a dor é localizada no hipocôndrio esquerdo.- Desordens dispépticas que são acompanhadas de náusea, vômito, sensação de peso no estômago, gosto desagradável. Um grande número de pacientes tem aversão a alimentos gordurosos ou falta de apetite.
- Ao longo dos anos, uma pessoa pode se queixar de sintomas de dor que o incomodam por 15 a 30 minutos depois de comer. A sensação de desconforto pode não desaparecer por 5 dias. Dor localizada no topo do abdómen, por vezes a dor pode ser sentida perto do coração ou da região lombar.
- A pele fica amarela e o amarelo pode passar com o tempo.
Devido à falta de enzimas no pâncreas, o processo de divisão das moléculas complexas dos alimentos consumidos, que são absorvidos no intestino, é perturbado. Por causa disto, com pancreatitis, até com nutrição intensiva, o peso pode diminuir rapidamente, haverá uma falta de vitaminas, pele seca.
Se falamos sobre a forma crônica da doença, então durante esse período a dor ocorre devido a:
- problemas com o fluxo de saída do líquido pancreático;
- isquemia do pâncreas;
- deformações de terminações nervosas;
- processo inflamatório;
- apertando os órgãos próximos.
Com o desenvolvimento da doença, a frequência das exacerbações aumenta. A inflamação crônica do pâncreas pode causar danos à própria glândula ou aos tecidos próximos.
Exacerbação da patologia
A exacerbação da doença pode ser causada por dois motivos:
- ingestão de grande quantidade de bebidas alcoólicas;
- violação do trato biliar.
Há também outras razões que, embora de menor importância, podem aumentar significativamente a freqüência das exacerbações:
- comer demais;
- excesso de peso;
- consumo de grandes quantidades de alimentos gordurosos;
- medicação;
- doenças infecciosas;
- estresse regular.

Na maioria dos casos, os sinais de exacerbação se manifestam sob a forma de dor intensa, localizada sob as costelas e devolvida. Em alguns casos, a dor dá para o lado, no peito.
Os sinais característicos de agravamento incluem:
- dor intensa na cavidade abdominal, que aumenta após a ingestão;
- ataques freqüentes de diarréia;
- sensação de amargura na boca;
- vômito que é difícil de suprimir com medicação;
- perda de apetite;
- o aparecimento de flor branca.
Complicações
Se o tempo não curar pancreatite, pode causar o desenvolvimento de complicações como:
- ascites pancreáticas;
- diabetes mellitus;
- abscesso;
- processos inflamatórios nos ductos excretores;
- hipertensão portal;
- sangramento no trato gastrointestinal;
- o aparecimento de tumores.
Como é o diagnóstico
Terapeuta ou gastroenterologista pode lidar com esta doença, na presença de insuficiência endócrina, um endocrinologista deve ser consultado. Se órgãos adjacentes estiverem danificados ou contraídos, entre em contato com um cirurgião.
O diagnóstico será feito somente após todos os estudos:
- análise do conteúdo de elastase na urina;
- análise para a detecção de blusas;
- testes de estimulação de ferro;
- Ultra-som;
- Tomografia computadorizada;
- análise de glicose.

Tratamento de pancreatitis crônico
Os principais objetivos da terapia são os seguintes:
- alívio da dor;
- dormência pancreática;
- diminuição da atividade secretora da glândula;
- preencher a escassez de enzimas pancreáticas;
- se necessário, correção do metabolismo de carboidratos prejudicado.
O melhor tratamento é complexo, incluindo vários métodos de terapia.
Medicação
Com esta patologia é geralmente prescrito:
- Medicamentos contendo enzimas que visam reduzir a carga no corpo, acelerando a regeneração dos tecidos. Enzimas digestivas ajudarão a facilitar o processo de digestão, digestão de alimentos, o trabalho do trato digestivo. Em consequência da sua entrada regular, o apetite aparece, a náusea desaparece. As drogas mais populares deste grupo são: Creon, Pancreatina.

- Drogas antiácidas destinadas a reduzir a acidez. Pelo princípio do impacto, eles são divididos em não absorvíveis, que envolvem o estômago (por exemplo, Almagel) e sucção - Rennie. Remédios absorvíveis fornecem alívio mais rápido, mas o efeito é curto. Um não-absorvível, embora eles comecem a agir depois de um tempo, mas eles têm um efeito mais longo.
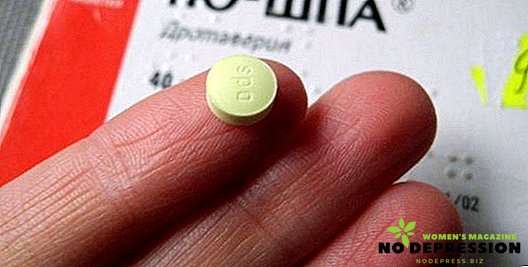
- Analgésicos que ajudam a reduzir a dor durante as exacerbações. Quando surgem espasmos, são prescritos espasmolíticos, como Papaverina ou Não-silo.
- Drogas antissecretoras são prescritas para neutralizar a ação do ácido. A droga mais famosa deste grupo é o omeprazol.
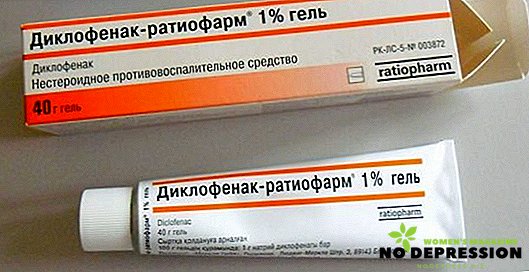
- Os medicamentos anti-inflamatórios são prescritos para reduzir a dor e reduzir a inflamação, por exemplo, o diclofenaco funciona bem.
- Em períodos de exacerbação, drogas como Sandostatin ou Octreotide são prescritas para reduzir a secreção ativa da glândula. Eles também são eficazes na síndrome de dor marcada quando antiespasmódicos não ajudam.
- Para suprimir a sensação de náusea ou vômito durante a exacerbação da pancreatite crônica, procinéticos, como Zerukal, devem ser tomados.
Terapia de exacerbação
O tratamento para exacerbação grave consiste na adesão ao repouso no leito, dieta adequada, medicação, mas apenas no hospital, porque durante esses períodos há uma ameaça para o paciente. Em caso de exacerbação da doença, é preciso chamar uma ambulância, antes da chegada da brigada, colocar gelo no abdômen, para garantir descanso completo e fome.
Na maioria das vezes, a duração de um ataque crônico não excede 7 dias.
Como drogas auxiliares para o alívio do uso da dor:
- enzimas, tais como Creon;
- antiespasmódicos: Drotaverine;
- inibidores da bomba de prótons: Lansoprazol.

Para aliviar o pâncreas, você precisa:
- exclui completamente o fumo e o álcool;
- manter uma dieta;
- tomar o medicamento Octreotide.
Intervenção cirúrgica
As operações de pancreatitis crônico executam-se em casos como:
- esfincterotomia para bloqueio do esfíncter;
- incidência de cálculos nos ductos pancreáticos;
- pancrectomia completa ou parcial;
- a formação e dissecção de focos purulentos;
- ressecção do estômago.
Remédios populares
Existem muitos métodos populares de tratamento desta doença. Abaixo estão os mais eficazes.
Para preparar um caldo saudável, você precisa dos seguintes ingredientes:
- 10 g de droga de camomila;
- 30 g de endro;
- 20 g de espinheiro vermelho;
- 20 g de immortelle;
- 30 g de hortelã.
 Nós moemos todas as ervas, misturamos, tomamos 2 colheres de sopa. recolha, despeje 0,5 litros de água quente e deixe em infusão em uma garrafa térmica por cerca de 3-4 horas. Tome a necessidade de 100 ml de caldo uma hora depois de uma refeição. A ferramenta possui ação antiespasmódica, antimicrobiana, colerética.
Nós moemos todas as ervas, misturamos, tomamos 2 colheres de sopa. recolha, despeje 0,5 litros de água quente e deixe em infusão em uma garrafa térmica por cerca de 3-4 horas. Tome a necessidade de 100 ml de caldo uma hora depois de uma refeição. A ferramenta possui ação antiespasmódica, antimicrobiana, colerética.
Outro remédio eficaz consiste em 50 g de raiz de dente-de-leão e cálamo e 25 g de tomilho, raízes de urtiga, cones de lúpulo.
Todos moer em um moedor de café, misture 5 colheres de sopa. coleção com 200 g de mel. Tome necessidade de 2 colheres de chá. duas vezes por dia durante um mês.
Dieta e Nutrição
A nutrição precisa receber atenção especial, porque uma dieta adequada pode aliviar a condição do paciente. Isto é muito importante porque cada ataque de exacerbação provoca a substituição de tecido fibroso saudável, o que leva ao desenvolvimento da insuficiência glandular.
Na pancreatite crônica, é aconselhável seguir a dieta número 5. Neste caso, na dieta, você precisa inserir mais alimentos protéicos, mas os carboidratos ou gorduras devem ser eliminados completamente. Além disso, com tal dieta deve ser abandonada carnes gordurosas, alimentos vegetais.
As refeições devem ser fracionadas, em pequenas porções 5-6 vezes ao dia. Para eliminar a probabilidade de recaída, você deve desistir completamente do álcool.
Outras recomendações:
- Novos produtos devem ser introduzidos na dieta em pequenas doses, se não forem saudáveis, devem ser abandonados até a normalização do pâncreas;
- É aconselhável mastigar completamente os alimentos, mesmo que coma sopa de creme.
Apesar de algumas limitações, a dieta n ° 5 com essa patologia é bastante diversa:
 carne magra e aves de capoeira;
carne magra e aves de capoeira;- peixe magro cozido;
- sopas vegetarianas;
- limpe legumes cozidos;
- omeletes;
- produtos lácteos com baixo teor de gordura: queijo cottage, creme de leite, creme com moderação;
- bolachas sem açúcar, bolachas de pão branco;
- cereais (na água ou na água e leite em proporções iguais);
- chá preto com limão, compotas;
- maçãs assadas, bagas raladas;
- macarrão cozido.
Mas alimentos fritos, carne e caldos de cogumelos são proibidos com essa dieta.
Durante a remissão, a lista de produtos se expande: você pode incluir vegetais crus e frutas, adicionando-os a cereais, saladas; frutos secos; cereais; sopas não amassadas. Além disso, como medida preventiva, você precisa beber água mineral (por exemplo, Borjomi, Essentuki No. 4) dentro de um mês.
A aceitação de água mineral durante este período deve-se ao fato de que:
- previne processos estagnados tanto no próprio pâncreas quanto em seus ductos;
- reduz o risco de inflamação;
- normaliza o trato digestivo.
Medidas preventivas
A prevenção do desenvolvimento de pancreatitis crônico inclui:
- parar de fumar e beber álcool;
- dieta;
- passagem regular de inspeções de rotina por especialistas estreitos.
Além disso, quando surgem os primeiros sinais de patologia, a necessidade urgente de consultar um médico não é autocura.


 Síndrome de dor de intensidade diferente. Na maioria das vezes, a dor é localizada no hipocôndrio esquerdo.
Síndrome de dor de intensidade diferente. Na maioria das vezes, a dor é localizada no hipocôndrio esquerdo.





 carne magra e aves de capoeira;
carne magra e aves de capoeira;